Présentation de l'obésité. Présentation sur le thème "obésité"
FGAOU VO Première université médicale d'État de Moscou. EUX.Sechenov
Faculté de médecine
Département d'endocrinologie
PARTICULARITÉS
LES RÉFÉRENCES
PATIENTS C
OBÉSITÉ:
VUE
ENDOCRINOLOGUE
Preparé par:
Timofeev Andrey - 6 cours, médical
la faculté
Responsables scientifiques :
Ass., Ph.D. Runova Güzel
Evgenievna;
Obésité
C'est une maladie systémique chronique hétérogènemaladie associée à
dépôt de graisse en excès dans le corps,
se développer à la suite d'un déséquilibre
la consommation et la consommation d'énergie,
principalement chez les personnes génétiquement
prédisposition
Épidémie du 21e siècle
La prévalence de l'obésité de 1960 à 2000dans les pays occidentaux est passé de 12 à
30%. Dans la Fédération de Russie 30%
de la population est en surpoids et
25% - obésité.
Classification étiopathogénétique (G.A. Melnichenko et T.I. Romantsova (2004) (*1)
1. Obésité exogène-constitutionnelle (primaire, alimentaire-constitutionnelle):1.1. Gynoïde (fessier-fémoral, type inférieur).
1.2. Android (type abdominal, viscéral, supérieur).
2. Obésité symptomatique (secondaire).
2.1. Avec un défaut génétique établi (y compris dans le cadre de
syndromes génétiques connus avec atteinte multiviscérale).
2.2. Cérébral (dystrophie adiposogénitale, syndrome de Babinsky Pehkranz-Frelich).
- 2.2.1. Tumeurs du cerveau, autres structures cérébrales.
– 2.2.2. Dissémination des lésions systémiques, maladies infectieuses.
– 2.2.3. Sur fond de maladie mentale.
2.3. Endocrine.
– 2.3.1. Hypothyroïdien.
- 2.3.2. Hypoovarien.
– 2.3.3. Maladies du système hypothalamo-hypophysaire.
- 2.3.4. Maladies des glandes surrénales.
2.4. Iatrogène (lié au médicament)
CIM-10 CODE (*1)
E66 Obésité.- E66.0 Obésité par excès
approvisionnement en ressources énergétiques.
- E66.1 Obésité par ingestion
médicaments.
- E66.2 Obésité extrême,
accompagnée d'alvéoles
hypoventilation.
- E66.8 Autres formes d'obésité.
- E66.9 Obésité, sans précision.
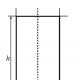
IMC=m/h2 (kg/m2)
IMC=m/h2 (kg/m2)Invalide pour :
- les jeunes patients avec des muscles développés
système,
- pour les personnes âgées souffrant d'œdème,
- les enfants avec une période de croissance incomplète,
- femmes enceintes
* Avec une diminution de la masse des tissus maigres,
surtout chez les personnes âgées, l'IMC peut
être normal même avec l'obésité.
Estimation de l'indice de masse corporelle (OMS, 1997) (*2)
insuffisance pondéralemoins de 18,5
poids corporel normal
en surpoids
(pré-obésité)
Obésité I degré
Degré d'obésité II
Degré d'obésité III
(morbide)
Degré d'obésité IV
(superobésité)
super super gras
18,5-24,9
Le risque concomitant
maladies
Faible (risque accru
autres maladies)
Habituel
25,0-29,9
élevé
30,0-34,9
35,0-39,9
Haut
Très grand
Classification
IMC par
Quételet (kg/m2)
40,0 et plus
50,0 et plus
60,0 et plus
Très haut
Étiologie (*1,2)
Obésité primaire : énergiedéséquilibre entre les revenus et les dépenses
énergie à un certain niveau génétique
prédispositions.
L'obésité a un mécanisme polygénique
héritage. Avec un excès de poids
l'obésité des deux parents chez les enfants
observée dans 80% des cas, avec obésité chez
l'un des parents - dans 40%, avec son
absence - seulement 10%.
Pathogenèse (*1)
Mécanismes centraux de la régulation du poids corporelréalisée par l'hypothalamus et
structures corticolimbiques
Augmenter l'appétit
Réduire l'appétit
-neuropeptide Y,
-galanine,
-opioïdes,
- la somatolibérine,
-ghréline,
-β-endorphine,
- somatostatine
-sérotonine,
- noradrénaline,
- la corticolibérine,
- la cholécystokinine,
-leptine,
- bombezine
- stimulant les mélanocytes
hormone,
Obésité viscérale
beaucoup plus susceptibles d'être à risquecomplications cardiovasculaires que
gynoïde (glutéofémoral,
périphérique) type d'obésité
utilisé pour déterminer le type d'obésité
calcul du rapport du tour de taille
à la circonférence des hanches (OT / OB). Abdominal
type d'obésité est diagnostiqué chez les femmes
coefficient OT / ENVIRON plus de 0,85, chez les hommes plus de 1,0 Un indicateur du risque de développer des troubles métaboliques
complications de l'obésité est la valeur de l'OT, qui dans
actuellement utilisé plus fréquemment que
Rapport OT à OB
Stratification des facteurs de risque
en tenant compte de la sévérité des abdominaux
obésité
IMC
25-29,9
>30
Tour de taille
M< 94 см Ж < 80 см М = 94-102 см Ж = 80-88 см М>102 cm L > 88 cm
aucun risque
Risque habituel
Risque habituel
risque élevé
risque élevé
Très grand
risque
TABLEAU CLINIQUE (*2)
La principale plainte présentée par les patients est le surpoids.(défaut esthétique)
+
maladies associées Système cardiovasculaire : hypertension artérielle, cardiopathie ischémique et ses
complications, dyslipidémie athérogène, hypercoagulation, cardiaque
échec.
CD-2 avec ses complications tardives et ses troubles
tolérance aux glucides.
Syndrome d'apnée du sommeil (Pickwick), cœur pulmonaire.
Système digestif : lithiase biliaire, prolapsus
estomac, constipation chronique.
Système reproducteur: chez les femmes, la formation du syndrome est typique
ovaires polykystiques, chez l'homme - hypogonadisme normogonadotrope.
Système urinaire : hyperuricémie, lithiase urinaire.
Ulcères de jambe trophiques, arthrose de la hanche,
articulations du genou et de la cheville.
Système nerveux : apathie, somnolence, fatigue.
L'obésité s'accompagne souvent de troubles dépressifs,
anxiété, violations des contacts interpersonnels et sociaux.
Un risque accru de développer un cancer
sein et endomètre chez la femme, côlon chez l'homme)
Syndrome métabolique - quatuor mortel (*2)
Selon les critères de la Fédération Internationale du Diabète (FID)2005) le diagnostic de SEP est établi avec
l'obésité en combinaison avec deux des quatre
les modifications suivantes :
1) une augmentation des triglycérides ≥150 mg/dl (1,7
mmol/l) ou traitement spécifique de cette affection ;
2) diminution du contenu HDL :<40 мг/дл (1,03 ммоль/л) у
hommes et<50 мг/дл (1,29 ммоль/л) у женщин или
un traitement spécifique pour ce trouble;
3) TA : TA systolique ≥130 mm Hg. ou diastolique
PA ≥85 mmHg ou le traitement d'un diagnostic antérieur
hypertension artérielle;
4) une augmentation de la glycémie à jeun ≥5,6 mmol/l ou
précédemment diagnostiqué avec CD-2.
Diagnostique
Examen, pesée, évaluation IMC, mesureà l'aide d'un ruban à mesurer la circonférence
taille et hanches.
L'étude des caractéristiques nutritionnelles
Diagnostic des complications et des composants
syndrome métabolique
Diagnostic différentiel
Selon le témoignage, c'est-à-dire avec appropriéimage clinique,
exclusion de la genèse symptomatique
obésité
(test nocturne dexaméthasone, testostérone,
TSH, etc.).
Médecin et Patient
Insistance du patient à trouver une causede leur obésité, que le patient a généralement intuitivement
considère qu'il s'agit d'un syndrome d'une sorte de maladie ("violation
métabolisme », « insuffisance endocrinienne », etc.), et
recevoir un traitement et des médicaments, mais jamais
suivre un régime.
Traitement (*3)
- non médicamenteux- - médicinal
- - chirurgical
Les principaux objectifs de la thérapie:
atteindre un poids corporel optimal et
maintenir
prévention du développement de maladies concomitantes
maladies de l'obésité et contrôle adéquat
métabolisme lié à l'obésité
infractions,
amélioration et augmentation de la qualité
l'espérance de vie des patients.
Objectifs métaboliques (*1)
une réduction de 10 % est considérée comme cliniquement significativepoids corporel à partir de la ligne de base.
L'ENFER<130/85 мм рт. ст.
glycémie à jeun<5,6 ммоль/л
triglycérides<1,7 ммоль/л
Cholestérol HDL > 1,03 mmol/l chez l'homme et
>1,29 mmol/l chez la femme,
cholestérol total<5,2 ммоль/л.
Thérapie non médicamenteuse (*3)
Enseigner de saines habitudes alimentaires et
augmentation de l'activité physique des patients
Puissance par le degré de limitation de la consommation d'énergie
divisée en
isocalorique, ce qui correspond à
besoins physiologiques de l'organisme
hypocalorique avec carence modérée,
hypocalorique avec une carence prononcée
calories
régime très hypocalorique avec des
réduction des calories quotidiennes.
Pour calculer la teneur en calories, les formules proposées par l'OMS sont utilisées, qui reflètent l'âge, le sexe, le poids du patient, ainsi que le niveau
activité physique.Femmes:
1) 18-30 ans (0,0621 × poids en kg + 2,0357) × 240 (kcal) ;
2) 31-60 ans (0,0342 × poids en kg + 3,5377) × 240 (kcal) ;
3) >60 ans (0,0377 × poids en kg + 2,7545) × 240 (kcal).
Hommes:
1) 18-30 ans (0,0630 × poids en kg + 2,8957) × 240 (kcal) ;
2) 31-60 ans (0,0484 × poids en kg + 3,6534) × 240 (kcal) ;
3) >60 ans (0,0491 × poids en kg + 2,4587) × 240 (kcal).
Avec un faible niveau d'activité physique, le résultat obtenu
multiplié par un facteur de 1,1, avec un niveau moyen de
activité - par un facteur de 1,3, avec un niveau d'activité physique élevé
activité - par un facteur de 1,5.
Limiter l'apport énergétique de 20% (500-600) kcal par jour
Phase de perte de poids (3-6 mois)
Réduire la valeur énergétique de l'alimentationprogressivement de 300 à 500 kcal (visant à
perte de poids de 10% de l'existant)
Apport calorique quotidien pour les femmes
être au moins 1200, et pour les hommes - 1500 kcal.
Jeûner pour traiter l'obésité maintenant
le temps n'est pas recommandé!
Stade de stabilisation du poids corporel (6-12 mois)
Recalcul de la teneur en calories de l'alimentation quotidienne.Le jeûne et l'utilisation prolongée sont très
les régimes hypocaloriques entraînent une rapide
restauration du poids corporel d'origine, et en
la plupart des cas - c'est plus loin
augmenter après la fin de la diététique.
Repas fractionné : un incontournable
prendre le petit déjeuner, les intervalles entre les repas plus
4 heures, dernier repas 4 heures avant le coucher. utilisation à long terme de régimes modérément réduits
valeur énergétique → changement de stéréotype
alimentation et nutrition. comportement → maintenir
résultats
glucides - 55-60%, avec restriction des produits avec
index glycémique élevé, indigeste et
glucides à digestion lente; légumes (sauf
pommes de terre) au moins 3-4 fois par jour, fruits au moins
2 à 3 fois par jour;
protéines - 15-20%; 1,0-1,5 g / kg de poids corporel idéal.
50% végétal, 50% animal
graisses - 25-30%, graisses saturées pas plus de 8-10%.
jours de jeûne 1 à 2 fois par semaine aérobique
des exercices:
-marche
-Cours
-nager
-à cheval sur
vélo
-des skis
- sauter dessus
corde à sauter
Tous les patients
recommander
marcher dans
mode aérobie
au moins 300 minutes
dans la semaine.
Indications du traitement médicamenteux (*3)
- tous les patients ayant un IMC supérieur ou égal à 30 kg/m2,
-si perte de poids après 3 mois de cure diététique
moins de 5 % du poids corporel initial ;
- patients avec un IMC de 27 kg/m2 ou plus avec forme abdominale
obésité,
- avec une prédisposition héréditaire au diabète de type 2,
maladies cardiovasculaires, en association avec
facteurs de risque
- avec des maladies concomitantes vérifiées de dyslipidémie, diabète de type 2, hypertension artérielle,
si perte de poids après 3 mois de traitement avec un régime
était inférieur à 7% du poids corporel initial
- il y a un besoin de perte de poids rapide,
par exemple, pour effectuer une opération planifiée.
Orlistat
Réduit l'absorption des graisses (environ 30%)dans le tractus gastro-intestinal en inactivant les voies gastrique et
lipases pancréatiques.
Le médicament n'est pas absorbé et systémique
n'a aucun effet.
L'effet secondaire le plus courant
effet médicamenteux - diarrhée, non absorbé
la graisse est excrétée avec les matières fécales.
Sibutramine
Inhibe la recapture de la noradrénaline etsérotonine dans le SNC → sensation accrue
satiété → diminution de l'apport calorique.
Stimulation de la thermogenèse par médiation
activation du système β3-adrénergique en brun
tissu adipeux.
Contre-indications : présence chez les patients
maladies cardiovasculaires et accidents vasculaires cérébraux
Metformine
Un médicament hypoglycémiant qui aeffet anorexigène, et
réduire l'hyperinsulinémie.
Normalisation du métabolisme
Nécessaire aux patients atteints du syndrome
résistance à l'insuline et risque élevé
complications cardiovasculaires.
La metformine est bien tolérée, les troubles gastro-intestinaux sont dose-dépendants
personnage Les médicaments qui réduisent le poids corporel ne sont pas prescrits
enfants
les femmes enceintes et pendant l'allaitement,
patients de plus de 65 ans.
Selon les indications :
-correction du spectre lipidique : inhibiteurs
HMG-CoA réductases (statines) et fibrates.
- traitement antihypertenseur.
Traitements chirurgicaux (*3)
- les personnes ayant un IMC>40 kg/m2, ainsi que- patients avec IMC supérieur à 35 kg/m2, si disponible
maladies associées à l'obésité
consultation chirurgien bariatrique
Contre-indications :
- Exacerbation de l'ulcère peptique
-grossesse,
-maladies oncologiques,
-les troubles mentaux,
- modifications irréversibles de la vitalité
organes importants Actuellement, de nombreuses opérations sont réalisées
par laparoscopie, ce qui réduit considérablement le nombre de
complications postopératoires et mortalité.
Les chirurgies bariatriques standard comprennent
opérations sur l'intestin grêle (biliopancréatique
pontage, pontage gastrique),
chirurgie de l'estomac (gastrectomie, pansement
estomac),
techniques chirurgicales combinées
(bypass gastrique, pontage biliopancréatique
et etc.).
Une méthode de traitement peu invasive est largement utilisée - implantation d'un ballon endogastrique à l'aide de
endoscope, cette méthode de traitement est efficace chez les patients atteints
IMC de 30 à 40 kg/m2. chirurgie bariatrique. Exemples de fonctionnement
interventions sur le tractus gastro-intestinal (*5)
A. Laparoscopique
Ajustable
bandage
estomac
B. Laparoscopique
gastrectomie en manchon
C. Gastrique
manœuvre.
D. Biliopancréatique
enlèvement avec
duodénal
commutation.
E. Biliopancréatique
enlèvement.
(De ML Kendrick, GF Dakin :
Mayo Clean Proc 815:518,
2006 ; avec la permission.) A. pontage gastrique, B. laparoscopique réglable
anneau gastrique,
C. sleeve gastrectomie,
D. abduction biliopancréatique,
E. biliopancréatique
dérivation avec commutation duodénale (*6) Après pontage gastrique et
shunt biliopancréatique :
- suivi médical à vie, ainsi que
- prendre des vitamines, du fer, des suppléments de calcium
et etc.
- contrôle des biochimies pertinentes,
indicateurs instrumentaux et cliniques. Algorithme général pour le traitement des patients atteints de
en surpoids et obèses (*3) IMC non médicamenteux
médical chirurgical
(kg/m2)
25.0 - avec FR CAD ou co
Non
Non
26,9
associé à l'obésité
maladies
27,029,9
Avec FR CAD ou avec
avec connexe
obésité associée à l'obésité
maladies
maladies
Non
30,034,9
Oui
Oui
LRzhB avec connexe
obèse
maladies
35,039,9
Oui
Oui
≥40
Oui
Oui
avec connexe
obèse
maladies
Oui
Williams-Manuel d'endocrinologie, 13e
Entretien supplémentaire(*1)
Observation dynamique aprèsle cours de la thérapie est effectué sur
tout au long de la vie du patient.
Recommander au moins deux visites
patient par an avec constante
maîtrise de soi.
Prévisions (*2)
Mortalité chez les patients atteints de morbiditéobèse à l'âge de 25-30 ans par 12 fois
dépasse la mortalité des personnes atteintes normales
poids.
Perdre 10% ou plus de poids réduit le risque
développement
-les maladies cardiovasculaires de 9%,
-diabète sucré de 44%,
-mortalité par cancer
maladies associées à
obèses, - de 40%,
- mortalité générale - de 20%.
Les références
1. Endocrinologie : recommandations nationales / éd. I. I. Dedova, G. A.Melnichenko. - 2e éd., révisée. et supplémentaire - M. : GEOTAR-Media, 2016. - 1112
Avec. : malade. - ISBN 978-5-9704-3682-0.
2. Endocrinologie : manuel. - 3e éd., révisée. et supplémentaire / I. I. Dedov, G. A.
Melnichenko, V. V. Fadeev. - M. : Litterra, 2015. - 416 p. - ISBN 978-54235-0159-4.
3. Endocrinologie : un manuel pour les étudiants en médecine. universités / A. S. Ametov, S. B.
Shustov, Yu. Sh. Khalimov. - M. : GEOTAR-Media, 2016. - 352 p. : malade. - ISBN 9785-9704-3613-4.
4. Endocrinologie clinique et diabète en un coup d'œil - A. Rees, M. Levy, A. Lansdown160 p. ; mars 2017, Wiley-Blackwell ; ISBN : 978-1-119-12871-7
5. Principes de médecine interne de Harrison, 19e.- D. Kasper, A. Fauci, St. utilisateur de la maison,
D. Longo, J.L. Jameson, J. Loscalzo- ; Mc Graw Hill; ISBN : 978-0071802154
6. Williams Textbook Of Endocrinology, Sh. Melmed, K.S. Polonsky, P.R. Larsen, H.M.
Kronenberg-13e ; ISBN : 978-0-323-29738-7
L'obésité infantile est l'un des plus grands défis de santé publique du XXIe siècle. Ce problème mondial touche de plus en plus les pays à revenu faible et intermédiaire, en particulier leurs zones urbaines. Le taux d'augmentation de la prévalence de l'obésité est préoccupant. En 2010, le nombre d'enfants en surpoids dans le monde est estimé à plus de 42 millions. Environ 35 millions d'entre eux vivent dans les pays en développement. L'obésité est l'une des maladies chroniques les plus répandues dans le monde. Sa prévalence est si grande qu'elle a acquis le caractère d'une épidémie non infectieuse. Les enfants en surpoids et obèses ont tendance à devenir obèses à l'âge adulte et sont plus susceptibles de développer des maladies non transmissibles telles que le diabète et les maladies cardiovasculaires à un plus jeune âge. Le surpoids et l'obésité, ainsi que les maladies qui y sont associées, sont en grande partie évitables. Par conséquent, la prévention de l'obésité chez les enfants devrait être une priorité.

1,7 million de personnes obèses dans le monde Selon les experts de l'OMS, si le taux actuel d'augmentation de l'incidence se poursuit, d'ici 2025, il y aura plus de 300 millions de personnes obèses dans le monde. Près de 400 000 Américains meurent chaque année de maladies causées par le surpoids. La plupart des 28 000 régimes alimentaires reconnus ont été développés aux États-Unis. Les pertes économiques de l'Amérique dues aux problèmes liés à l'obésité coûtent à la nation 70 milliards de dollars par an. Avec un excès de poids corporel de 8 à 10 kg, le risque de diabète sucré augmente de 2,7 fois, l'hypertension - de 3 fois Le syndrome métabolique est enregistré à un âge plus jeune La mortalité augmente de 2 à 3 fois


Obésité - une augmentation du poids corporel de plus de 10% du maximum ou de plus de 15% de la moyenne pour la taille, l'âge et le sexe. L'obésité indique une accumulation excessive de graisse dans le corps, ce qui constitue un danger pour la santé. Surpoids - une augmentation du poids corporel jusqu'à 10% du maximum ou jusqu'à 15% de la moyenne pour la taille, l'âge et le sexe. Le surpoids signifie que le poids corporel d'une personne donnée dépasse ce qui est considéré comme normal pour sa taille. LA DÉFINITION DE « OBÉSITÉ » ET « SURPOIDS » NE SONT PAS DES SYNONYMES !

Le principal facteur à l'origine de l'obésité est considéré comme un déséquilibre entre l'apport de matière énergétique dans l'organisme et sa consommation. Les enfants prennent du poids particulièrement rapidement avec un alitement prolongé et une teneur élevée en calories des aliments. Et récemment, la grande popularité du "fast food" (restauration rapide) et l'informatisation des loisirs ont été d'une grande importance. De nombreux enfants sont génétiquement prédisposés à l'obésité, leurs processus métaboliques ne sont pas suffisamment adaptés aux changements environnementaux. Les conditions préalables à la mise en œuvre des facteurs génétiques sont, en règle générale, une activité physique insuffisante et une alimentation excessive. Les enfants dont les parents sont obèses sont beaucoup plus susceptibles d'être obèses. Une relation a été trouvée entre le poids élevé à la naissance au cours des deux premières années de la vie et le degré d'obésité à un âge plus avancé. Normalement, le poids corporel augmente de manière inégale. Il y a des périodes de plus grande augmentation physiologique, et la survenue d'obésité pendant ces périodes (périodes de développement sexuel actif - principalement des années) est la plus dangereuse. A cette époque, l'obésité progresse de manière significative et est difficile à traiter. Même en mangeant des quantités normales de nourriture, les enfants obèses continuent de prendre du poids. Cela est dû, d'une part, à une utilisation insuffisante («combustion») des graisses dans le corps (ce qui conduit à un dépôt excessif de graisse), à une violation du métabolisme des glucides (formation accrue de graisse à partir des glucides); d'autre part, les besoins énergétiques des patients obèses sont en réalité réduits du fait d'un manque de déperdition de chaleur (augmentation de la graisse sous-cutanée), d'une diminution de l'activité physique. Le principal trouble métabolique chez les patients obèses est l'utilisation insuffisante du glucose par le tissu musculaire au profit du tissu adipeux ; ce dernier capte une quantité accrue de glucose et le convertit en lipides de réserve (graisses). Un cercle vicieux se forme : plus il y a de tissu adipeux, plus le blocage de l'apport de glucose dans les muscles est prononcé.

1. Obésité primaire : exogène - constitutionnelle ; alimentaire. 2. Obésité secondaire : cérébrale ; hypothalamique; endocrinien (hypophyse, thyroïde, surrénale, hypogénitale). 3. Obésité mixte. 4. Formes rares d'obésité.


Selon les degrés d'obésité, il y a: I degré - le surpoids dépasse le poids corporel normal de 10 à 29%; II degré - le surpoids dépasse le poids corporel normal de 30 à 49%; III degré - le surpoids dépasse le poids corporel normal de 50 à 99%; Degré IV - le poids corporel est en surpoids de plus de 100%.

Alimentation déséquilibrée ou inadéquate de la mère pendant la grossesse Arrêt de l'allaitement avant l'âge de 6 mois Passage précoce des enfants à un régime "adulte" Quantité insuffisante de légumes et de fruits dans l'alimentation quotidienne Augmentation de la consommation de sucres Manger en regardant la télévision Écoute prolongée de la télévision programmes, téléfilms, dessins animés Inactivité physique


Pour déterminer le poids corporel normal, des tableaux ou des nomogrammes sont utilisés pour déterminer le poids corporel idéal, en tenant compte du sexe, de l'âge, de la taille et du type de constitution. De plus, un certain nombre d'indices (Brock, Breitman, Borngardt, etc.) peuvent être utilisés pour déterminer le poids corporel normal. Récemment, l'indice de masse corporelle (IMC) (synonyme de l'indice de Quetelet) a été le plus utilisé dans la littérature scientifique et la pratique clinique. Il est déterminé en divisant le poids corporel en kilogrammes par la taille en mètres carrés. En plus des indicateurs taille - poids, la méthode de détermination du pli cutané proposée par Korovin peut être utilisée. Selon cette technique, l'épaisseur du pli cutané dans la région épigastrique est déterminée (normalement 1,1 à 1,5 cm). Une augmentation de l'épaisseur du pli à 2 cm indique la présence d'obésité. Imagerie par résonance magnétique

La principale méthode de traitement de l'obésité chez les enfants est le strict respect du régime alimentaire et du régime moteur pendant de nombreuses années. Le traitement de l'obésité doit être commencé aux premiers stades du développement de la maladie, lorsqu'il est plus facile de modifier certains paramètres métaboliques (échanges) d'un enfant malade (tolérance aux glucides, métabolisme des graisses, des protéines et de l'eau-sel). La base de l'élaboration des recommandations diététiques était le principe d'une alimentation équilibrée, selon lequel le corps de l'enfant en croissance et en développement doit recevoir, en plus des principaux nutriments, tous les facteurs nutritionnels essentiels (acides aminés essentiels, acides gras polyinsaturés, minéraux et vitamines). Pour ce faire, l'enfant doit recevoir une quantité strictement définie de protéines, de lipides et de glucides en fonction de l'âge requis. Lors de l'élaboration d'un menu pour les enfants en surpoids ou en surpoids, il est nécessaire de partir du besoin en nutriments de base lié à l'âge, de tenir compte de la nature des troubles métaboliques dans le corps d'un enfant malade et du degré d'obésité.

Outre la thérapie diététique, qui est la principale dans l'obésité, diverses méthodes physiques de traitement revêtent une grande importance. L'exercice physique dans l'obésité accélère les processus oxydatifs en augmentant les échanges gazeux, améliore la fonction sécrétoire de divers organes et favorise la libération de produits métaboliques. Ils affectent également le système nerveux central, qui participe activement à l'évacuation des graisses du dépôt. Jusqu'à présent, il n'existe pas de médicaments radicaux contre l'obésité. Par conséquent, dans la plupart des cas, les médicaments jouent un rôle de soutien dans l'obésité et sont utilisés dans les formes graves de la maladie. Chez les patients atteints de formes neuroendocrines d'obésité, en plus de la thérapie diététique et de diverses activités physiques, il est nécessaire d'utiliser d'autres agents pathogéniques thérapeutiques. Dans le traitement complexe des enfants obèses, il est nécessaire d'inclure certains aspects psychologiques. Les enfants obèses, en raison d'un mode de vie sédentaire et de l'incapacité de participer à des jeux actifs, deviennent plus renfermés, évitent la société des pairs. Il est nécessaire de s'assurer qu'un enfant malade comprend la nécessité de perdre du poids et de suivre un régime. Il est nécessaire d'avoir une conversation avec l'enfant et de lui exposer la perspective d'éliminer l'obésité. Les enfants d'âge moyen et plus âgés devraient participer activement aux activités de traitement à long terme.
1 diapositive
L'obésité est une maladie basée sur des troubles métaboliques et qui se développe du fait que l'apport d'énergie provenant des calories alimentaires dépasse la dépense énergétique de l'organisme. Par conséquent, la suralimentation, surtout lorsqu'elle est associée à un mode de vie sédentaire, est l'une des principales causes de l'obésité. L'obésité est souvent compliquée par des maladies du système cardiovasculaire (athérosclérose, hypertension, angine de poitrine, infarctus du myocarde), du foie et de la vésicule biliaire (cholécystite, cholélithiase), du pancréas (diabète sucré, pancréatite), des articulations (polyarthrite d'échange). Le moyen le plus efficace de traiter l'obésité est l'utilisation complexe d'une nutrition thérapeutique et d'une activité physique dosée (sous la supervision d'un médecin).

2 diapositives
Principes de base de la nutrition thérapeutique dans l'obésité. 1) la nomination d'un régime hypocalorique; 2) l'introduction limitée de glucides, qui sont les principaux fournisseurs d'énergie et sont facilement convertis en graisse dans le corps. 3) restriction des graisses d'origine animale et augmentation des graisses végétales dans l'alimentation, compte tenu de la propriété de ces dernières à activer les processus de dépense de graisse corporelle. 4) créant une sensation de satiété due à des aliments peu caloriques, mais importants en volume. 5) plusieurs, 5-6 repas par jour ; exclusion des aliments qui stimulent l'appétit (collations épicées, épices, etc.). 6) restriction du sel dans les aliments (jusqu'à 5 g) et restriction des liquides (jusqu'à 1-1,5 l) pour normaliser le métabolisme eau-sel : 7) utilisation de jours de jeûne de contraste Pour les patients obèses, un régime est recommandé. L'alimentation quotidienne doit contenir : 100 g de protéines. 80 g de chaleur. 250 g de glucides. Contenu calorique du régime 2000 kcal

3 diapositives
Cellulite - peau lâche et bosselée dans la région génitale, parfois sur la face interne des bras et des mollets. Apparaît en relation avec des troubles du tissu adipeux sous-cutané. Les cellules graisseuses chez les femmes sont de forme ovale et les fibres du tissu conjonctif sont parallèles les unes aux autres. Avec une augmentation du volume des cellules graisseuses, elles sont facilement pressées à travers les fibres. Les hommes n'ont presque jamais ce problème, car leur tissu conjonctif ressemble à un maillage blindé pour flatter les cellules graisseuses.

4 diapositives
Pour la prévention - Menez une vie saine, faites du sport et portez une attention particulière aux fesses et au haut des jambes, là où la peau d'orange se forme le plus souvent. - Avec prédilection pour surveiller l'équilibre sodium-potassium (généralement dans notre corps il y a un excès de sodium avec un manque de potassium). - Ne mangez pas d'aliments gras, n'augmentant ainsi pas la quantité de graisse dans le corps, afin que les cellules graisseuses ne pénètrent pas à travers les fibres du tissu conjonctif. Buvez 2-3 litres. l'eau. Prenez les médicaments hormonaux avec beaucoup de prudence. Stimulez la circulation sanguine dans les zones à problèmes avec des bains, des douches de contraste, des massages. Appliquer de temps en temps les moyens drainants de fractionnement et d'élimination des graisses.

5 diapositives
Le désir de beauté joue souvent avec les femmes dont le poids est loin d'être idéal, les problèmes psychologiques s'ajoutent au problème de l'excès de poids, et les femmes sont prises par une passion pour perdre du poids - la diététomanie. Aujourd'hui, les scientifiques appellent la diététomanie, qui a englouti la majeure partie de la population féminine du globe, le syndrome du faux espoir. Les symptômes de ce syndrome sont un fort désir initial de changer pour le mieux, de la joie et de l'enthousiasme au premier succès, puis un échec et une amère déception, suivis d'une autre décision de changer pour le mieux. Le facteur de fixation dans ce cas n'est pas un résultat positif, mais son propre réglage pour la perte de poids. Ce n'est qu'en arrêtant la recherche exténuante du régime "parfait" et du remède miracle pour perdre du poids instantanément que vous maîtriserez les compétences alimentaires saines qui vous aideront à maintenir un poids normal et à vous aimer pour qui vous êtes.

6 diapositives
Le manque de tissu adipeux dans le corps peut avoir de tristes conséquences. Sans couche de graisse protectrice, nos organes internes risquent de subir une commotion cérébrale, une ecchymose ou une blessure : Sans couche de graisse sous-cutanée, toute hypothermie peut avoir un effet néfaste sur la capacité à avoir des enfants. Il est bon que la nature ait prévu un tel danger et développé des mécanismes de protection - il est impossible de se débarrasser complètement des couches graisseuses dans la région pelvienne. La seule façon d'enlever le tissu adipeux est la chirurgie. Mais est-ce que ça en vaut la peine?

7 diapositive
Le manque de matières grasses dans l'alimentation n'est pas non plus bon pour le corps. Les vitamines liposolubles ne sont pas absorbées : A, D, E, K. L'état de la peau, des cheveux, des ongles s'aggrave, la synthèse des hormones sexuelles diminue. Le manque de calciférols (vitamine D) ne permet pas l'absorption du calcium. Les os deviennent cassants, les dents cassantes, la colonne vertébrale est pliée, la peau se fissure et s'écaille, les cheveux tombent, il vaut mieux oublier complètement la manucure. Vous vous sentez mal, vous n'avez pas la force de faire du sport, malgré le fait que votre alimentation soit riche en glucides, principales sources d'énergie. En conséquence, vous restez au même poids et avec la même quantité de graisse corporelle, mais, hélas, sans l'ancienne beauté et la gaieté.

8 diapositives
Professeur de chimie Tkachuk Tatyana Makarovna. élève de la 9e classe "B" du MOU "École secondaire Mikhailovskaya" Zorina Natalia.
diapositive 1
 diapositive 2
diapositive 2
 diapositive 3
diapositive 3
 diapositive 4
diapositive 4
 diapositive 5
diapositive 5
 diapositive 6
diapositive 6
 Diapositive 7
Diapositive 7
 Diapositive 8
Diapositive 8
La présentation sur le thème "Obésité" peut être téléchargée gratuitement sur notre site Web. Sujet du projet : Médecine. Des diapositives et des illustrations colorées vous aideront à maintenir l'intérêt de vos camarades de classe ou de votre public. Pour afficher le contenu, utilisez le lecteur ou, si vous souhaitez télécharger le rapport, cliquez sur le texte approprié sous le lecteur. La présentation contient 8 diapositive(s).
Diapositives de présentation

diapositive 1

diapositive 2
L'obésité est le dépôt de graisse, une augmentation du poids corporel due au tissu adipeux. Le tissu adipeux peut être déposé à la fois dans les lieux de dépôts physiologiques et dans les hanches et l'abdomen. L'obésité entraîne un risque accru de diabète, d'hypertension et d'autres maladies associées au surpoids. Les causes de l'excès de poids affectent également la répartition du tissu adipeux, les caractéristiques du tissu adipeux (douceur, fermeté, pourcentage de teneur en liquide), ainsi que la présence ou l'absence de modifications cutanées (étirements, pores dilatés, ce que l'on appelle " cellulite").

diapositive 3
Causes de l'obésité
La cause la plus fréquente de l'obésité est une inadéquation entre l'apport calorique et la dépense. C'est la suralimentation, une diminution significative de l'activité physique. Contribuer à l'accumulation de prédisposition à l'excès de poids - "l'alimentation" dans l'enfance entraîne une augmentation du nombre de cellules (adipocytes) qui synthétisent les graisses. Un rôle important est joué par les maladies endocriniennes (hyperinsulinisme, maladies thyroïdiennes, troubles du système reproducteur, maladies des glandes surrénales, etc.), la prise de certains médicaments (par exemple, la prednisolone, la dexaméthasone).

diapositive 4
symptômes d'obésité
Une caractéristique commune à toutes les formes d'obésité est le surpoids. Il existe quatre degrés d'obésité et deux stades de la maladie - progressif et stable. Au degré I, le poids corporel réel ne dépasse pas l'idéal de plus de 29%, au II - l'excès est de 30-40%, au degré III - 50-99%, au IV - le poids corporel réel dépasse l'idéal de 100 % ou plus. .

diapositive 5
Conséquences de l'obésité
Maladie cardiovasculaire Si le poids commence à dépasser la norme de plus de 10%, le risque d'accident vasculaire cérébral, d'insuffisance coronarienne et d'autres maladies cardiaques commence à augmenter. La pression augmente, le taux de cholestérol augmente, le glucose s'accumule, car les cellules deviennent incapables de le décomposer. Même au repos, avec un excès de poids, la charge sur le cœur est augmentée. Maladies respiratoires L'excès de poids, et plus encore l'obésité, compliquent le travail du système respiratoire. Il existe une forte probabilité de contracter le syndrome d'apnée du sommeil (arrêt de la respiration pendant le sommeil). Le ronflement, la fatigue se développe, des douleurs apparaissent dans la région du cœur. Diabète sucré Le diabète est dix fois plus fréquent chez les personnes en surpoids. Par rapport aux personnes de poids normal. Il existe un lien clair entre le surpoids et le diabète de type 2 (non insulino-dépendant). Le risque de cette maladie augmente avec l'excès de poids quarante fois.

diapositive 6
Hypertension L'hypertension artérielle est trois fois plus fréquente chez les personnes en surpoids. Et l'hypertension est un facteur de risque de maladie cardiaque. Troubles hormonaux En cas de surpoids, divers troubles hormonaux surviennent. Un état pré-diabétique se produit lorsque le corps a besoin de plus en plus d'insuline pour réguler les niveaux de glucose. Les niveaux d'hormone de croissance diminuent. Des troubles dishormonaux se développent, menaçant des irrégularités menstruelles ou l'impuissance. Chez les hommes, les niveaux de testostérone diminuent souvent, tandis que chez les femmes, au contraire, les niveaux de testostérone augmentent et les niveaux de progestérone diminuent.

Diapositive 7
Maladie de la vésicule biliaire Le surpoids augmente considérablement le risque de calculs biliaires dans la vésicule biliaire. Risque accru de cancer de la vésicule biliaire, pancréatite. Cancer Les personnes obèses sont plus susceptibles d'avoir un cancer de la vésicule biliaire, du pancréas, du rectum, du foie et des reins. Il double également presque le taux de mortalité par cancer. Douleurs lombaires En cas de surpoids, la charge sur les articulations et les muscles de la colonne vertébrale et de la hanche augmente, ce qui entraîne des maux de dos. Les articulations et la colonne vertébrale sont touchées. Ils ne supportent pas les charges et les disques intervertébraux sont détruits. Une radiculite se développe.
Préparé par : Andrey Timofeev - étudiant de 6e année, Faculté de médecine Runova Guzel Evgenievna; Professeur agrégé, Ph.D. Morgunova Tatyana Borisovna Première université médicale d'État de Moscou nommée d'après I.I. EUX. Sechenov Faculté de médecine Département d'endocrinologie
Diapositive 2 : Obésité
Il s'agit d'une maladie systémique chronique hétérogène, accompagnée d'un dépôt de graisse corporelle en excès, qui se développe à la suite d'un déséquilibre de l'apport et de la dépense énergétiques, principalement chez les personnes ayant une prédisposition génétique
Diapositive 3 : Épidémie du 21e siècle
La prévalence de l'obésité de 1960 à 2000 dans les pays occidentaux est passée de 12 % à 30 %. En Fédération de Russie, 30 % de la population est en surpoids et 25 % est obèse.

Diapositive 4 : Classification étiopathogénétique (G.A. Melnichenko et T.I. Romantsova (2004) (*1)
1. Obésité exogène-constitutionnelle (primaire, alimentaire-constitutionnelle): 1.1. Gynoïde (fessier-fémoral, type inférieur). 1.2. Android (type abdominal, viscéral, supérieur). 2. Obésité symptomatique (secondaire). 2.1. Avec une anomalie génétique établie (y compris dans le cadre de syndromes génétiques connus avec lésions d'organes multiples). 2.2. Cérébral (dystrophie adiposogénitale, syndrome de Babinski-Pehkranz-Frelich). 2.2.1. Tumeurs du cerveau, autres structures cérébrales. 2.2.2. Dissémination des lésions systémiques, maladies infectieuses. 2.2.3. Sur fond de maladie mentale. 2.3. Endocrine. 2.3.1. Hypothyroïdien. 2.3.2. Hypoovarien. 2.3.3. Maladies du système hypothalamo-hypophysaire. 2.3.4. Maladies des glandes surrénales. 2.4. Iatrogène (lié au médicament)
Diapositive 5 : CODE CIM-10 (*1)
E66 Obésité. E66.0 Obésité due à un apport excessif de ressources énergétiques. E66.1 Obésité d'origine médicamenteuse. E66.2 Obésité extrême accompagnée d'hypoventilation alvéolaire. E66.8 Autres formes d'obésité E66.9 Obésité, sans précision
Diapositive 6 : IMC = m/h 2 (kg/m 2)
Non valable pour : - les jeunes patients avec un système musculaire développé - les personnes âgées avec œdème, les enfants à croissance incomplète, les femmes enceintes
Diapositive 7 : Estimation de l'indice de masse corporelle (OMS, 1997) (*2)
Classification Quetelet IMC (kg/m2) Risque de maladies concomitantes Insuffisance pondérale inférieure à 18,5 Faible (risque accru d'autres maladies) Poids corporel normal 18,5-24,9 Normal Surpoids (préobésité) 25,0-29, 9 Augmentation de l'obésité du degré I 30,0-34,9 Élevé Obésité du degré II 35,0-39,9 Très élevée Obésité du degré III (morbide) 40,0 et plus Extrêmement élevée Obésité du degré IV (superobésité) 50,0 et plus Super-superobésité 60,0 ou plus
Diapositive 8 : Étiologie (*1,2)
Obésité primaire : déséquilibre énergétique entre l'apport énergétique et la dépense énergétique avec une certaine prédisposition génétique. L'obésité a un mécanisme de transmission polygénique. Avec un excès de poids chez les deux parents, l'obésité chez les enfants est observée dans 80% des cas, l'obésité chez l'un des parents - chez 40%, en son absence - seulement dans 10%.
Diapositive 9 : Pathogenèse (*1)
Augmenter l'appétit - neuropeptide Y, - galanine, - opioïdes, - somatolibérine, - ghréline, -β-endorphine, - somatostatine Diminuer l'appétit - sérotonine, - noradrénaline, - corticolibérine, - cholécystokinine, - leptine, - bombésine - hormone stimulant les mélanocytes, Mécanismes centraux La régulation du poids corporel est réalisée par des structures hypothalamiques et corticolimbiques
10
Diapositive 10 : Obésité viscérale
il y a significativement plus souvent un risque de complications cardiovasculaires que dans l'obésité de type gynoïde (glutéofémorale, périphérique) pour déterminer le type d'obésité, on utilise le calcul du rapport tour de taille sur tour de hanche (WT/HB). Le type d'obésité abdominale est diagnostiqué chez les femmes avec un rapport OT / OB supérieur à 0,85, chez les hommes - supérieur à 1,0
11
diapositive 11
IMC Tour de taille M< 94 см Ж < 80 см М = 94-102 см Ж = 80-88 см М>102 cm F > 88 cm 25-29,9 Aucun risque Risque habituel Risque élevé >30 Risque habituel Risque élevé Risque très élevé Stratification des facteurs de risque en tenant compte de la sévérité de l'obésité abdominale L'indicateur du risque de développer des complications métaboliques de l'obésité est la valeur de WC, qui est actuellement utilisé plus souvent que le rapport OT à OB
12
Diapositive 12 : TABLEAU CLINIQUE (*2)
la principale plainte présentée par les patients est le surpoids (défaut esthétique) + maladies associées
13
diapositive 13
Système cardiovasculaire : hypertension artérielle, cardiopathie ischémique et ses complications, dyslipidémie athérogène, hypercoagulabilité, insuffisance cardiaque. CD-2 avec ses complications tardives et sa tolérance altérée aux glucides. Syndrome d'apnée du sommeil (Pickwick), cœur pulmonaire. Système digestif : cholélithiase, prolapsus gastrique, constipation chronique. Système reproducteur: chez la femme, la formation du syndrome des ovaires polykystiques est typique, chez l'homme, l'hypogonadisme normogonadotrope. Système urinaire : hyperuricémie, lithiase urinaire. Ulcères de jambe trophiques, arthrose des articulations de la hanche, du genou et de la cheville. Système nerveux : apathie, somnolence, fatigue. L'obésité s'accompagne souvent de troubles dépressifs, d'anxiété, de troubles des contacts interpersonnels et sociaux. Risque accru de développer une pathologie oncologique (cancer du sein et de l'endomètre chez la femme, cancer du côlon chez l'homme)
14
Diapositive 14


15
Diapositive 15 : Syndrome métabolique - un quatuor mortel (*2)
Selon les critères de la Fédération Internationale du Diabète (FID, 2005), le diagnostic de SEP est posé en cas d'obésité centrale associée à deux des quatre modifications suivantes : 1) une augmentation des triglycérides ≥150 mg/dl (1,7 mmol/l) ou traitement spécifique de ce trouble ; 2) diminution du contenu HDL :<40 мг/дл (1,03 ммоль /л) у мужчин и <50 мг/дл (1,29 ммоль /л) у женщин или специфическое лечение этого нарушения; 3) АД: систолическое АД ≥130 мм рт.ст. или диастолическое АД ≥85 мм рт.ст. или лечение ранее диагностированной артериальной гипертензии; 4) повышение глюкозы натощак в плазме ≥5,6 ммоль /л или ранее диагностированный СД-2.

16
diapositive 16 : diagnostic
Examen, pesée, évaluation de l'IMC, mesure du tour de taille et des hanches avec un mètre ruban. Étude des caractéristiques nutritionnelles Diagnostic des complications et des composants du syndrome métabolique
17
Diapositive 17 : Diagnostic différentiel
Selon le témoignage, c'est-à-dire avec un tableau clinique approprié, il est nécessaire d'exclure la genèse symptomatique de l'obésité (test de nuit à la dexaméthasone, testostérone, TSH, etc.).
18
Diapositive 18 : Médecin et patient
Le désir persistant du patient de trouver une raison à son obésité, que le patient considère généralement intuitivement comme le syndrome d'une maladie ("trouble métabolique", "insuffisance endocrinienne", etc.), et de recevoir un traitement et un médicament, mais en aucun cas suivre un régime.

19
Diapositive 19 : Traitement (*3)
non médicamenteux - médicamenteux - chirurgical Les principaux objectifs de la thérapie: atteindre un poids corporel optimal et le maintenir, prévenir le développement de maladies associées à l'obésité et contrôler adéquatement les troubles métaboliques associés à l'obésité, améliorer la qualité et augmenter l'espérance de vie des patients .
20
Diapositive 20 : Objectifs métaboliques (*1)
une diminution de 10 % du poids corporel par rapport au départ est considérée comme cliniquement significative. L'ENFER<130/85 мм рт. ст. гликемия натощак в плазме <5,6 ммоль /л триглицериды <1,7 ммоль /л холестерин ЛПВП >1,03 mmol/l chez l'homme et >1,29 mmol/l chez la femme, cholestérol total<5,2 ммоль /л.
21
Diapositive 21 : Thérapie non médicamenteuse (*3)
Instiller les compétences d'une nutrition rationnelle et augmenter l'activité physique des patients La nutrition en fonction du degré de restriction de l'intensité énergétique est divisée en isocalorique, qui correspond aux besoins physiologiques du corps, hypocalorique avec un déficit modéré, hypocalorique avec une calorie prononcée alimentation déficitaire très hypocalorique avec une diminution significative de l'apport calorique quotidien.
22
Diapositive 22 : Pour calculer les calories, utilisez les formules proposées par l'OMS, qui tiennent compte de l'âge, du sexe, du poids du patient, ainsi que du niveau d'activité physique
Femmes : 1) 18-30 ans (0,0621 × poids en kg + 2,0357) × 240 (kcal) ; 2) 31-60 ans (0,0342 × poids en kg + 3,5377) × 240 (kcal) ; 3) >60 ans (0,0377 × poids en kg + 2,7545) × 240 (kcal). Hommes : 1) 18-30 ans (0,0630 × poids en kg + 2,8957) × 240 (kcal) ; 2) 31-60 ans (0,0484 × poids en kg + 3,6534) × 240 (kcal) ; 3) >60 ans (0,0491 × poids en kg + 2,4587) × 240 (kcal). Avec un faible niveau d'activité physique, le résultat est multiplié par un facteur de 1,1, avec un niveau d'activité physique moyen - par un facteur de 1,3, avec un niveau d'activité physique élevé - par un facteur de 1,5. Limiter l'apport énergétique de 20% (500-600) kcal par jour
23
Diapositive 23 : Étape de la perte de poids (3-6 mois)
Avec une diminution de la valeur énergétique du régime alimentaire par étapes de 300 à 500 kcal (visant à réduire le poids corporel de 10% de celui existant) La teneur quotidienne en calories pour les femmes doit être d'au moins 1200 et pour les hommes - 1500 kcal. Le jeûne pour le traitement de l'obésité n'est actuellement pas recommandé !
24
Diapositive 24 : Stade de stabilisation du poids corporel (6-12 mois)
Recalcul de la teneur en calories de l'alimentation quotidienne. Le jeûne et l'utilisation à long terme de régimes très hypocaloriques entraînent une récupération rapide du poids corporel initial et, dans la plupart des cas, une nouvelle augmentation après la fin du traitement diététique. Petits repas : assurez-vous de prendre le petit déjeuner, les intervalles entre les repas ne dépassent pas 4 heures, le dernier repas 4 heures avant le coucher.
25
Diapositive 25
utilisation à long terme de régimes à valeur énergétique modérément faible → modification du stéréotype de la nutrition et de l'alimentation. comportement → maintien des résultats obtenus glucides - 55-60%, avec restriction des aliments à index glycémique élevé, glucides indigestes et lentement digestibles; légumes (sauf pommes de terre) au moins 3 à 4 fois par jour, fruits au moins 2 à 3 fois par jour; protéines - 15-20%; 1,0-1,5 g / kg de poids corporel idéal. 50% de graisses végétales, 50% animales - 25-30%, graisses saturées pas plus de 8-10%. jours de jeûne 1 à 2 fois par semaine
26
diapositive 26
exercices aérobies : -marche -course -natation -cyclisme -ski -saut à la corde Il est recommandé à tous les patients de marcher en mode aérobie pendant au moins 300 minutes par semaine.

27
Diapositive 27 : Indications de la pharmacothérapie (*3)
Tous les patients ayant un IMC de 30 kg / m 2 et plus - si la diminution du poids corporel pendant 3 mois de traitement diététique est inférieure à 5% du poids corporel initial ; - patients avec un IMC de 27 kg/m2 ou plus avec obésité abdominale, - avec une prédisposition héréditaire au diabète de type 2, aux maladies cardiovasculaires, en association avec des facteurs de risque - avec des maladies concomitantes vérifiées - dyslipidémie, diabète de type 2, hypertension artérielle, si la diminution du poids corporel pendant 3 mois de traitement avec un régime était inférieure à 7% du poids corporel initial - une perte de poids rapide est nécessaire, par exemple pour effectuer une opération planifiée.
28
Diapositive 28 : Orlistat
Réduit l'absorption des graisses (environ 30%) dans le tractus gastro-intestinal en inactivant les lipases gastriques et pancréatiques. Le médicament n'est pas absorbé et n'a pas d'effet systémique. L'effet secondaire le plus courant du médicament est la diarrhée, la graisse non absorbée est excrétée dans les selles.
29
diapositive 29 : sibutramine
Inhibe la recapture de la noradrénaline et de la sérotonine dans le SNC → augmentation de la satiété → réduction de l'apport calorique. Stimulation de la thermogenèse par activation médiée du système β 3 -adrénergique dans le tissu adipeux brun. Contre-indications: la présence de patients atteints de maladies cardiovasculaires et d'accidents vasculaires cérébraux
30
Diapositive 30 : Metformine
Un médicament hypoglycémiant avec un effet anorexigène, ainsi que la réduction de l'hyperinsulinémie. Normalisation du métabolisme Nécessaire chez les patients atteints du syndrome de résistance à l'insuline et présentant un risque élevé de complications cardiovasculaires. La metformine est bien tolérée, les troubles gastro-intestinaux sont dose-dépendants
31
Diapositive 31
Les médicaments qui réduisent le poids corporel ne sont pas prescrits aux enfants, aux femmes enceintes et pendant l'allaitement, aux patients de plus de 65 ans. Selon les indications : - correction du spectre lipidique : inhibiteurs de l'HMG-CoA réductase (statines) et fibrates. - traitement antihypertenseur.
32
Diapositive 32 : Traitements chirurgicaux (*3)
Les personnes avec un IMC > 40 kg/m 2 ainsi que les patients avec un IMC supérieur à 35 kg/m 2 en présence de maladies associées à l'obésité consultent un chirurgien bariatrique.
33
Diapositive 33
Actuellement, de nombreuses opérations sont réalisées par laparoscopie, ce qui réduit considérablement le nombre de complications postopératoires et la mortalité. Les chirurgies bariatriques classiques comprennent les opérations de l'intestin grêle (shunt biliopancréatique, pontage gastrique), les chirurgies de l'estomac (gastroplastie, anneau gastrique), les techniques chirurgicales combinées (bypass gastrique, shunt biliopancréatique, etc.). Une méthode de traitement peu invasive est largement utilisée - implantation d'un ballon endogastrique à l'aide d'un endoscope; cette méthode de traitement est efficace chez les patients ayant un IMC de 30 à 40 kg / m 2.
34
diapositive 34
A. Anneau gastrique réglable laparoscopique B. Gastrectomie laparoscopique sleeve C. Pontage gastrique. D. Sonde biliopancréatique avec switch duodénal. E. Plomb biliopancréatique. (De ML Kendrick, GF Dakin : Mayo Clin Proc 815:518, 2006 ; avec permission.) Chirurgie bariatrique. Exemples d'interventions chirurgicales sur le tractus gastro-intestinal (*5)
La mortalité des patients souffrant d'obésité morbide à l'âge de 25-30 ans est 12 fois plus élevée que la mortalité des personnes ayant un poids corporel normal. Avec une perte de poids de 10% ou plus, le risque de développer - des maladies cardiovasculaires de 9%, - un diabète sucré de 44%, - une mortalité par cancer associée à l'obésité - de 40%, - une mortalité totale - de 20%.
41
Diapositive 41 : Références
1. Endocrinologie : recommandations nationales / éd. I. I. Dedova, G. A. Melnichenko. - 2e éd., révisée. et supplémentaire - M. : GEOTAR-Media, 2016. - 1112 p. : malade. - ISBN 978-5-9704-3682-0. 2. Endocrinologie : manuel. - 3e éd., révisée. et supplémentaire / I. I. Dedov, G. A. Melnichenko, V. V. Fadeev. - M. : Litterra, 2015. - 416 p. - ISBN 978-5-4235-0159-4. 3. Endocrinologie : un manuel pour les étudiants en médecine. universités / A. S. Ametov, S. B. Shustov, Yu. Sh. Khalimov. - M. : GEOTAR-Media, 2016. - 352 p. : malade. - ISBN 978-5-9704-3613-4. 4. Endocrinologie clinique et diabète en un coup d'œil - A. Rees, M. Levy, A. Lansdown - 160 p.; mars 2017, Wiley Blackwell ; ISBN : 978-1-119-12871-7 5. Principes de médecine interne de Harrison, 19e.- D. Kasper, A. Fauci, St. Hauser, D. Longo, J.L. Jameson, J. Loscalzo - ; Mc Graw Hill; ISBN : 978-0071802154 6. Williams Textbook Of Endocrinology, - Sh. Melmed, K.S. Polonsky, P.R. Larsen, H.M. Kronenberg - 13e ; ISBN : 978-0-323-29738-7